Após explicar a história e os sintomas da endometriose intestinal (leia a parte 1), o doutor David Redwine fala sobre o diagnóstico.
No texto, o cientista americano explica como a endometriose acomete os principais segmentos dos intestinos grosso e delgado, dos mais comuns aos mais raros, fala dos exames de imagens, da importância do exame físico, e ilustra com fotos de suas cirurgias para explicar como a doença gastrointestinal é detectada durante o procedimento, inclusive, mostra as diferentes manifestações consideradas ‘atípicas’.
Nesta segunda parte, ele apenas introduz o passo a passo do diagnóstico cirúrgico que será abordado no próximo texto.
Compartilhe este texto com quem tem endometriose intestinal e vamos juntas em prol de uma nova conscientização da endometriose. Beijo carinhoso! Caroline Salazar
David Redwine: Endometriose intestinal – diagnóstico – parte 2!
Por doutor David Redwine
Tradução: doutor Alysson Zanatta
Edição: Caroline Salazar
Diagnóstico:
Enemas opacos, ultrassonografia, colonoscopia, ressonância magnética (RM) ou tomografia computadorizada (TC) raramente diagnosticam a endometriose intestinal.
Isso acontece porque a doença começa na serosa (nota do tradutor: camada superficial externa) e, ou permanece nessa camada, ou invade a camada muscular em grau variável, porém raramente envolve a mucosa (nota do tradutor: camada mais interna).
Exames pré-operatórios ou colonoscopia que diagnosticam a doença dependem de um grau suficiente de distorção do segmento intestinal acometido [24, 30, 31, 32, 33].
Ocasionalmente, a colonoscopia pode reproduzir a dor da paciente quando se alcança um nódulo durante o exame.
O exame físico pode sugerir a possibilidade de acometimento intestinal pela presença de nódulo no fundo de saco associado à uma sensibilidade intensa que pode reproduzir a dor da paciente.
Nem todos os nódulos que podem ser encontrados durante a cirurgia serão palpáveis durante o exame físico [34, 35].
Em algumas pacientes, o fórnice vaginal posterior é invadido pela endometriose que se estende do reto ou do ligamento úterossacro.
Quando presente, a endometriose vaginal pode se manifestar simplesmente como um enrugamento epitelial (as estruturas “semelhantes a mamilos”, de Lockyer) sem descoloração, como um enrugamento epitelial com pápulas arroxeadas, ou pelo envolvimento de toda sua espessura por uma superfície polipoide avermelhada que é sangrante em algumas ocasiões.
Essas manifestações da endometriose vaginal são frequentemente ignoradas no consultório porque o espéculo costuma ser usado apenas para colher a citologia do colo do útero. O espéculo deve ser direcionado posteriormente para examinar o fórnice posterior em todas as pacientes.
O diagnóstico mais preciso da endometriose intestinal ocorre durante a cirurgia e cada área potencial de acometimento pode ser vista facilmente com o laparoscópio. Após examinar o abdômen superior e o diafragma, o ceco e o apêndice são inspecionados.
A endometriose do apêndice se manifesta mais comumente como uma área cicatricial esbranquiçada, em sua porção média ou em sua ponta, o que faz com que o apêndice se dobre sobre a área cicatricial.
Alterações hemorrágicas são incomuns. Uma das primeiras impressões do cirurgião é que o apêndice dobrado sobre si mesmo não consegue ser esticado, mesmo sendo tracionado (Fig. 1).
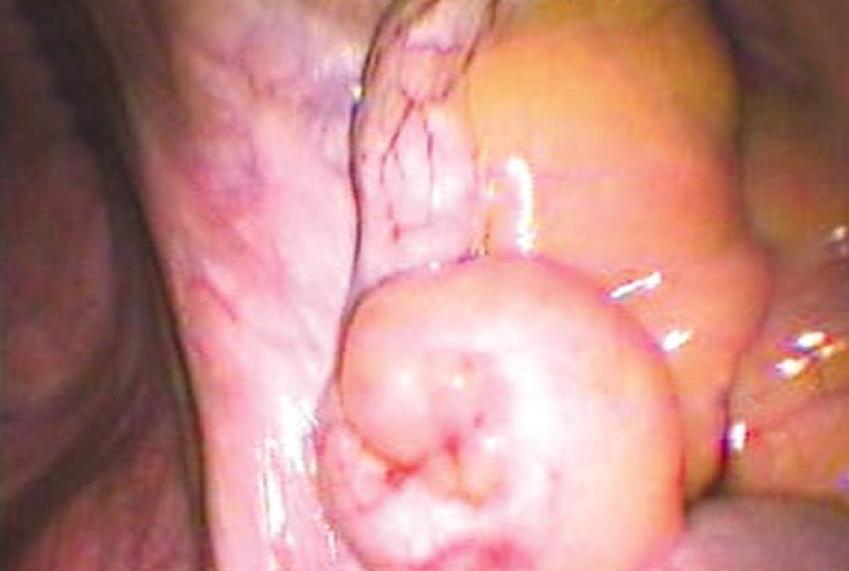
Figura 1: Endometriose do apêndice. A ponta do apêndice está espessada e dobrada sobre si mesma. Não há nenhuma alteração hemorrágica significativa.
O ceco é o local intestinal mais raro de acometimento pela endometriose e que frequentemente se manifesta com fibrose amarelada da parede anterior do ceco, algumas vezes imediatamente adjacente à base do apêndice.
Em algumas situações, a endometriose do ceco está associada com pequenas alterações hemorrágicas e adesões superficiais que encarceram o sangue e causam bolhas hemorrágicas (Fig. 2), o que deve ser distinguido dos raros casos de hemangioma cecal (Fig. 3).
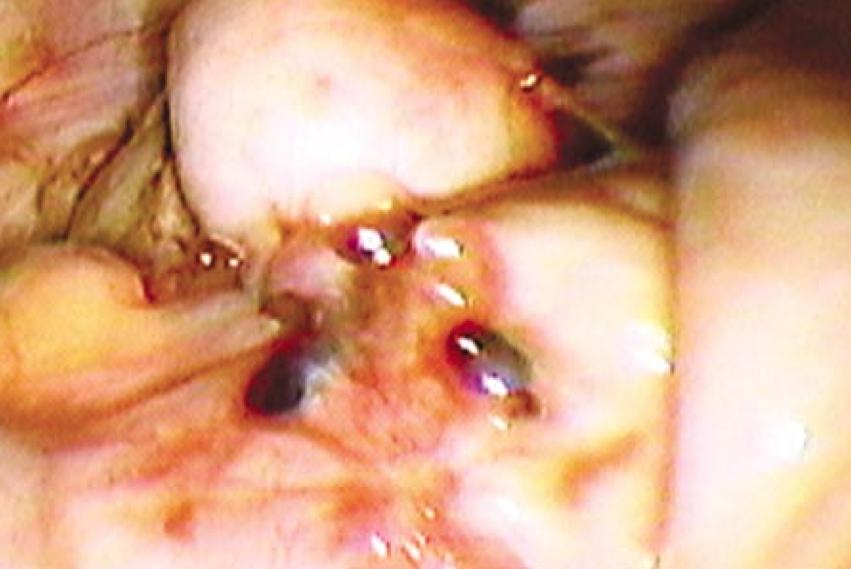
Figura 2: Endometriose do ceco e do apêndice. O apêndice edemaciado é visto no topo central da imagem e as lesões hemorrágicas de endometriose do ceco estão situadas onde o apêndice origina-se do ceco. Abaixo da lesão hemorrágica, a parede do ceco está esbranquiçada e espessada.
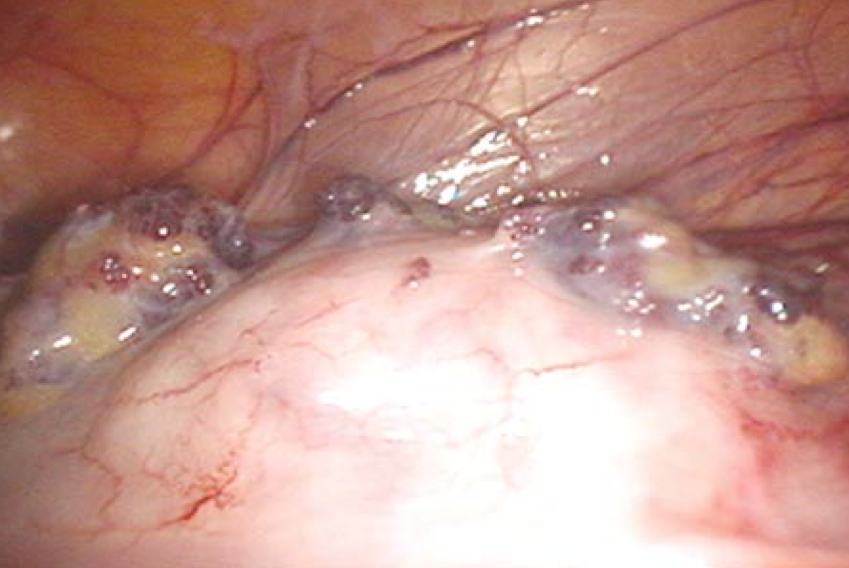
Figura 3: Hemangiomas superficiais do ceco são raros, mas podem ser confundidos com endometriose, já que são preenchidos com sangue vermelho escuro ou arroxeado.
O intestino delgado deve ser avaliado desde o ceco até cerca de 40 cm proximamente. Isso pode ser feito com uma pinça atraumática para correr o intestino (nota do tradutor: examinar sequencialmente as alças intestinais, parte a parte), apesar de algumas vezes serem necessárias duas pinças atraumáticas para uma avaliação eficiente.
Assim como a endometriose em outros locais do intestino, a endometriose do íleo ocorre primariamente em sua borda antimesentérica (Fig. 4), algumas vezes de forma linear, devido à formação embriológica.
Em certas áreas onde a doença é biologicamente muito ativa, o íleo dobra-se sobre si mesmo e pode produzir uma redução da luz (nota do tradutor: diâmetro interno) (Fig. 5).
Eventualmente, há várias e pequenas áreas de acotovelamento fibrótico, com intestino normal imediatamente adjacente aos nódulos. Não costuma haver hipertrofia do mesentério gorduroso adjacente.
Frequentemente, há várias áreas esbranquiçadas de doença superficial que podem também estar localizadas na borda antimesentérica do intestino, apesar que em alguns casos a doença pode estar localizada na parede lateral ou em seu mesentério.
É importante diferenciar a endometriose do íleo da doença de Crohn, já que ambas ocorrem no mesmo local do intestino, apesar que, aparentemente, nunca de forma simultânea.
A doença de Crohn se manifesta como um segmento endurecido, hiperemiado (nota do tradutor: avermelhado) e contínuo de 15 a 20 cm associado a uma “gordura rastejante” do mesentério gorduroso adjacente ao longo de toda extensão do segmento intestinal inflamado (Fig. 6).
Tanto na endometriose como na doença de Crohn, pode ser observada uma linfadenopatia (nota do tradutor: aumento dos gânglios) mesentérica no arco do mesentério que drena o segmento comprometido (Fig. 7).
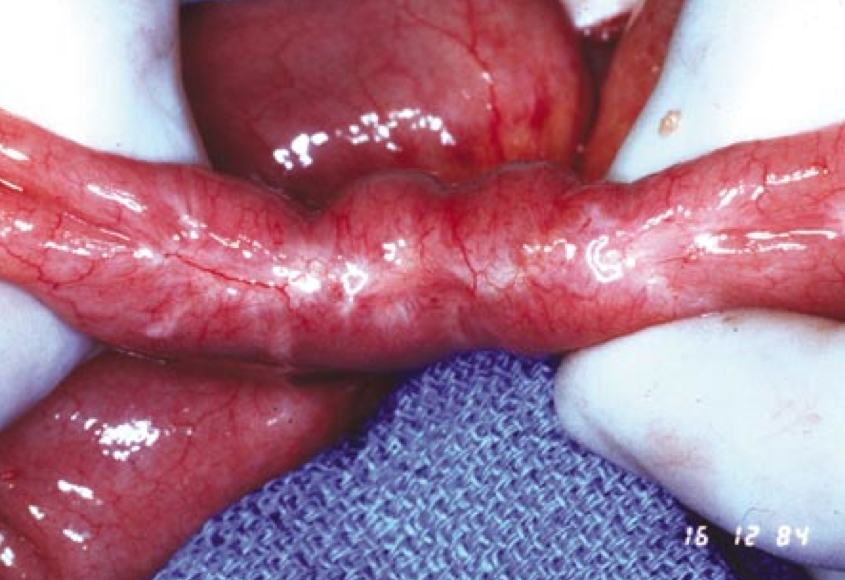
Figura 4: A endometriose no íleo costuma estar distribuída ao longo da borda intestinal antimesentérica. Note os pequenos nódulos esbranquiçados com discreta neovascularização sobrejacente.
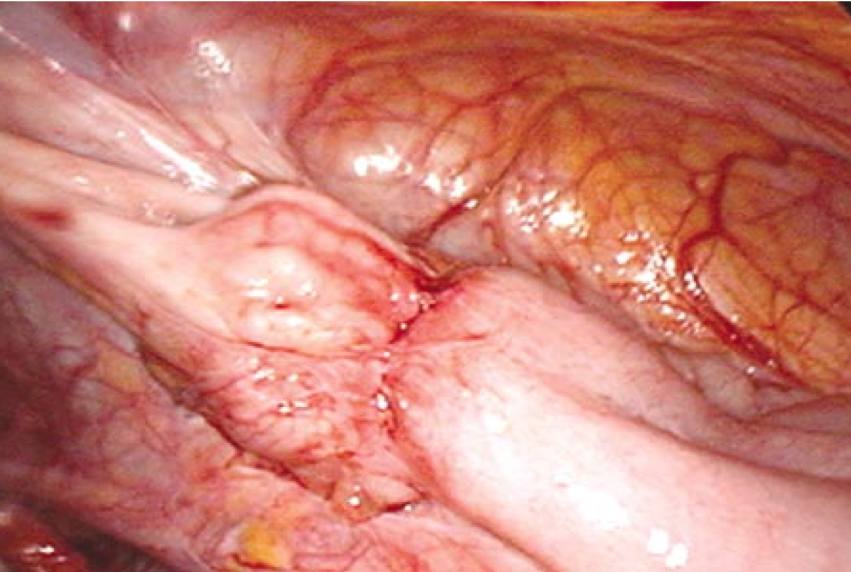
Figura 5: Lesão obstrutiva de endometriose do íleo terminal. Essa paciente perdeu 10 kg ao longo de 4 meses devido à obstrução intestinal. O resultado do enema opaco era normal e a paciente foi diagnosticada como tendo um transtorno alimentar psicogênico. Os nódulos no íleo tendem a ser discretos e muito enrijecidos.
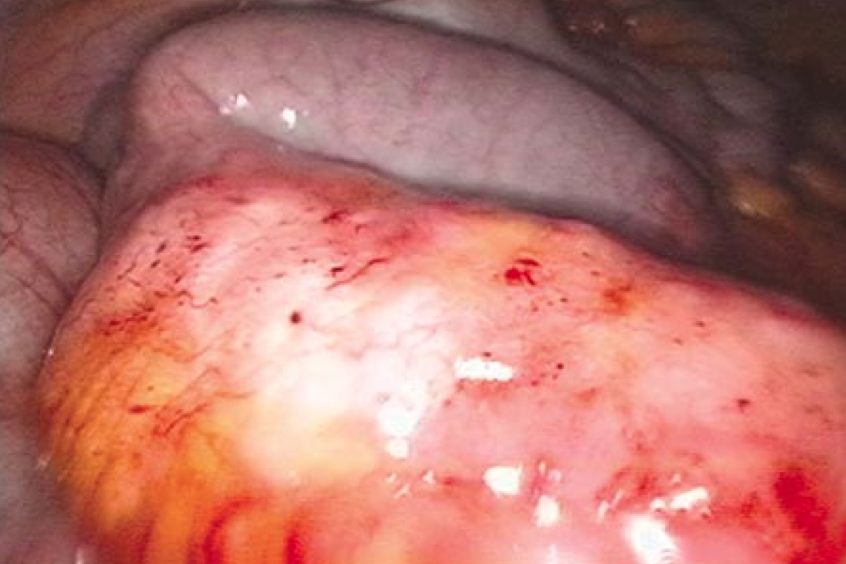
Figura 6: A doença de Crohn do íleo terminal acomete vários centímetros do intestino, notada por uma alteração eritematosa confluente associada a espessamento da parede intestinal e diminuição da maleabilidade. Note a hiperplasia (nota do tradutor: aumento do número de células) generalizada dos apêndices epiploicos (“gordura rastejante”) ao longo do segmento intestinal doente e a súbita mudança para o intestino normal vista próxima ao topo da imagem.
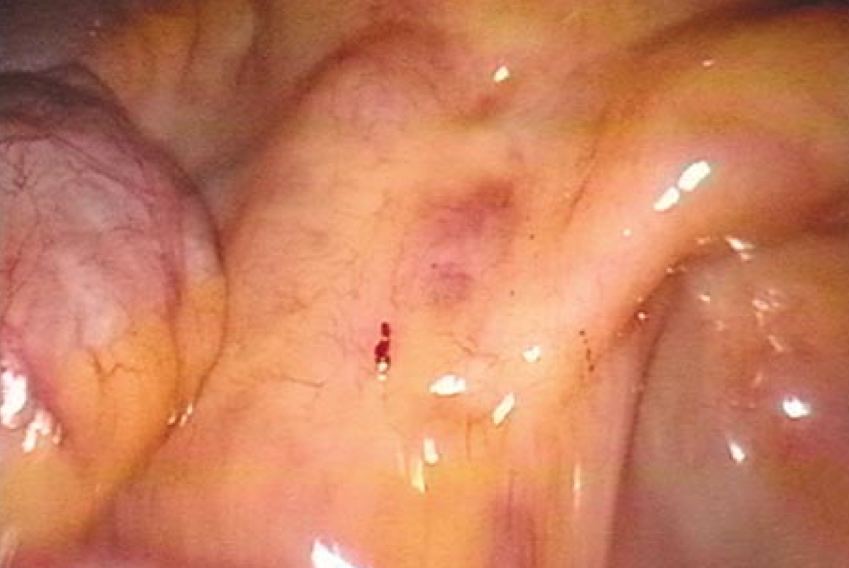
Figura 7: Tanto a doença de Crohn como a endometriose podem estar associadas a adenopatia mesentérica, vista como pequenos nódulos “semelhantes à carne” no interior da gordura mesentérica.
A endometriose do retossigmoide pode estar presente como pequenas máculas esbranquiçadas assintomáticas ou acinzentadas com pequenas alterações hemorrágicas (Fig 8.).
Assim como a endometriose do íleo, os nódulos de endometriose do retossigmoide estão localizados na borda antimesentérica da parede intestinal e ocorrem mais comumente adjacentes à reflexão do fundo de saco ou na porção média do sigmoide alguns centímetros mais longe.
Raramente haverá dois nódulos de endometriose do retossigmoide na mesma paciente. Os nódulos no sigmoide são esbranquiçados devido à hiperplasia fibromuscular subjacente e pode haver uma pequena (ou nenhuma) alteração hemorrágica.
Mais comumente, a área de máxima retração fibrótica da parede intestinal anterior no centro do nódulo apresentará alterações hemorrágicas e adesões hemorrágicas superficiais. Pode haver hipertrofia localizada ou generalizada dos apêndices epiploicos em um ou ambos lados do intestino (Fig. 9).
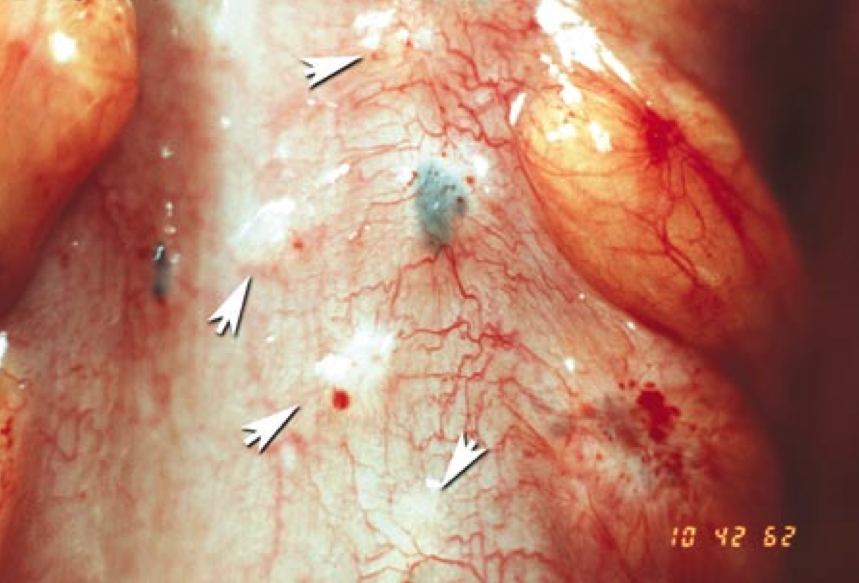
Figura 8. Endometriose superficial do cólon sigmoide. As quatro lesões hemorrágicas, duas na serosa e duas nos apêndices epiploicos, chamam a atenção mais facilmente do que os quatro nódulos esbranquiçados (setas).
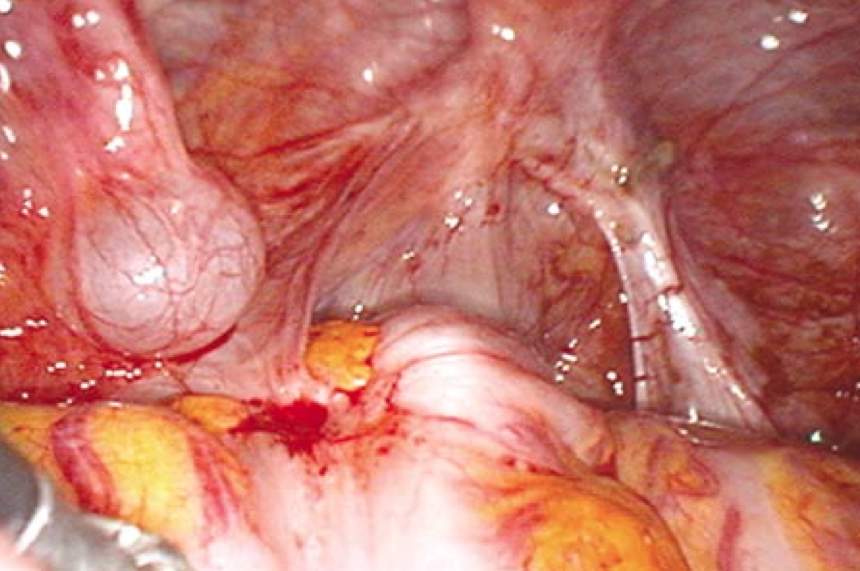
Figura 9: Um nódulo de endometriose na porção do sigmoide é visto no centro da imagem. A parede intestinal é nodular e esbranquiçada, particularmente no lado direito. Na linha média do intestino anterior, é vista uma área de hemorragia, assim como uma hipertrofia localizada do apêndice epiploico. Essa é a mesma paciente da endometriose de íleo vista na Fig. 4.
A obliteração do fundo de saco ocorre quando a porção inferior do retossigmoide está aderida à face posterior do colo uterino e ligamentos úterossacros.
Essa condição está frequentemente associada à presença de endometriomas ovarianos que podem esconder a verdadeira doença (Fig. 10).
Apesar do aspecto ser aquele de aderências com pequenas lesões hemorrágicas superficiais sobre as aderências, a obliteração do fundo de saco significa a presença de doença invasiva oculta sob as superfícies, incluindo os ligamentos úterossacros, o colo posterior, e usualmente a parede intestinal.
Quando o intestino for acometido por nódulos, sua parede ficará arredondada (Fig. 11). Quando não houver doença ou esta for pequena, o reto estará esticado ao se juntar ao colo uterino (Fig. 12).
Eventualmente, poderá estar presente uma endometriose de vagina com obliteração do fundo de saco. A “endometriose do septo retovaginal” pode ser na verdade um termo incorreto que é vigente há quase um século [2, 36].
Enquanto uma doença extensa, como aquela que pode ser encontrada com bloqueio de fundo de saco, pode habitualmente ser palpada entre os dedos com o exame vaginal e retal combinados, o tecido areolar do septo estará raramente comprometido.
Haverá apenas um pequeno comprometimento por fibrose na porção final do septo retovaginal onde o grande nódulo o invade, devido ao seu crescimento expansivo com o avançar da doença.
Assim como em outras áreas pélvicas, o tecido gorduroso é francamente poupado da invasão pela endometriose.
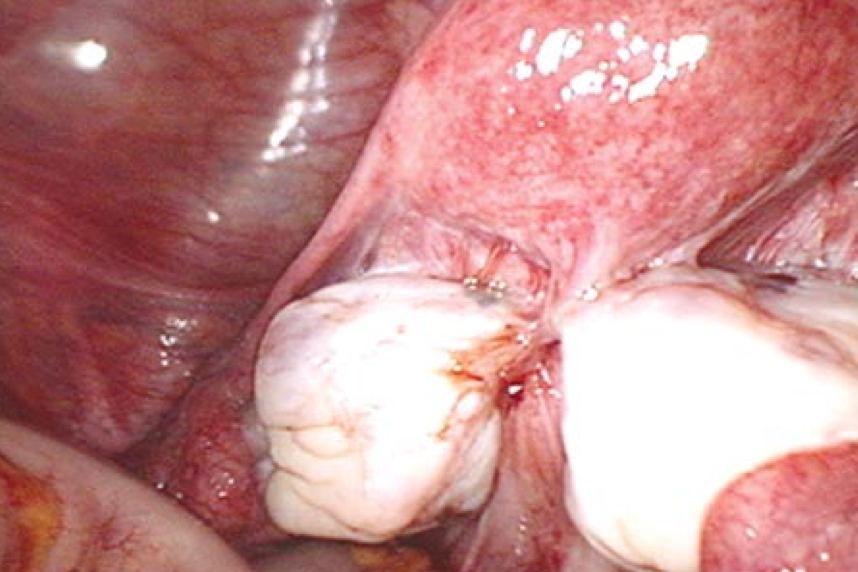
Figura 10: Cistos de endometriomas ovarianos bilaterais estão aderidos entre si e ao útero na linha média. O reto pode ser visto entre os ovários e parece estar sendo puxado para fora de sua posição normal. De fato, a obliteração completa do fundo de saco está presente, porém largamente obstruída pelos ovários. Pacientes com endometriomas ovarianos têm maiores chances de acometimento intestinal, assim como maiores chances de comprometimento pélvico mais significativo.
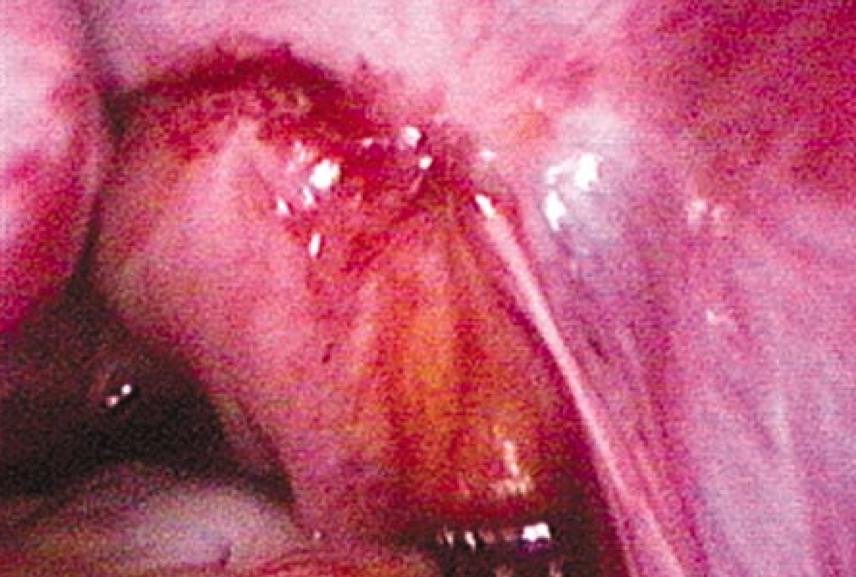
Figura 11: Obliteração completa do fundo de saco. Há apenas uma pequena lesão hemorrágica ao longo da linha de aderência entre o reto e o colo posterior. A parede do reto está discretamente arredondada, indicando que está infiltrado por endometriose, assim como os ligamentos úterossacros e o colo posterior.
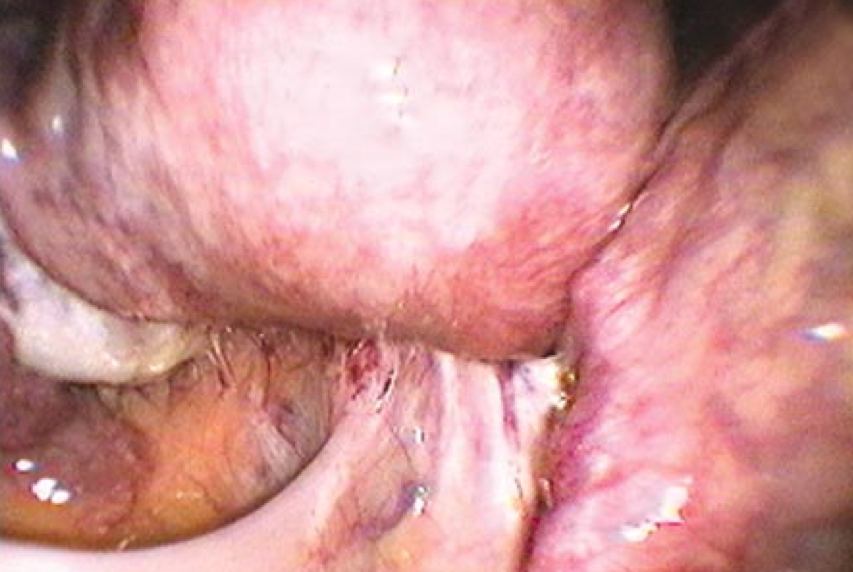
Figura 12: Obliteração completa do fundo de saco. A parede do reto está achatada no ponto que está aderido ao colo posterior, indicando pequena ou nenhuma infiltração da parede intestinal por endometriose.
Nota do Tradutor: há três aspectos de extrema importância quando discutimos endometriose intestinal: 1) métodos diagnósticos de imagem; 2) correlação entre endometriose intestinal e sintomas intestinais; e 3) técnicas de tratamento cirúrgico de endometriose intestinal (que são diferentes daquela do câncer intestinal).
1) Métodos diagnósticos: de maneira direta, as lesões do retossigmoide (local mais comum) podem ser diagnosticadas com precisão pela ultrassonografia com preparo intestinal e/ou ressonância magnética pélvica com contraste endovenoso e gel vaginal, desde que realizadas por especialistas. Colonoscopias e demais exames têm valor muito limitado ao diagnóstico;
2) Ter sintomas intestinais (dor evacuatória, alteração da frequência intestinal, distensão) não significa necessariamente ter endometriose intestinal, exceto pelo sangramento intestinal, que é mais específico (e também menos comum). O oposto é verdadeiro. Assim, não confirmamos ou excluímos a presença de endometriose intestinal pela presença ou não de sintomas intestinais;
3) A cirurgia para tratar endometriose intestinal é completamente diferente da cirurgia para tratar o câncer de intestino, sendo menos radical e mais segura. É comum que se associem as complicações da cirurgia do câncer intestinal à cirurgia de endometriose intestinal, porém estas são bem menos frequentes na cirurgia de endometriose. Abraço, Alysson
Imagem de destaque: Deposit Photos/ Caroline Salazar



